アトピー性皮膚炎・乾癬・湿疹・皮膚炎・かぶれ・水虫・水いぼなどのウイルスや細菌性皮膚疾患などの一般皮膚科に加えて、シミ・赤アザ・青アザなどのレーザー治療を行っております。

皮膚科

皮膚科
アトピー性皮膚炎・乾癬・湿疹・皮膚炎・かぶれ・水虫・水いぼなどのウイルスや細菌性皮膚疾患などの一般皮膚科に加えて、シミ・赤アザ・青アザなどのレーザー治療を行っております。
Qアテロームとはどんなものですか?
アテローム(粉瘤・ふんりゅう、アテローマとも呼ばれます)とは、皮膚の内側に袋状の構造物ができ、本来皮膚から剥げ落ちるはずの垢(角質)や皮膚の脂(皮脂)が、袋の中にたまってしまってできた腫瘍(嚢腫)の総称です。
たまった角質や皮脂は袋の外には排出されないので、時間とともに少しずつ大きくなっていきます。
身体のどこにでもできますが、特に顔、首、背中、耳のうしろなどにできやすい傾向があります。
やや盛り上がった数mmから数cmの半球状のしこり(腫瘍)で、しばしば中央に黒点状の開口部があり、強く圧迫すると、そこから臭くてドロドロしたネリ状の物質が出てくることがあります。
Q化膿したり炎症を起こすことはありますか?
アテロームに何らかの原因で炎症が生じると、表面が赤くなり、痛みを伴うようになります。これを炎症性アテロームと呼びます。炎症がさらに進むと、表面の赤みは拡大し、痛みも強くなり、嚢腫の内容物がドロドロになって膿みとなり、ブヨブヨしてきます。腫れが限界に達すると、嚢腫は破裂して非常に臭いドロドロの膿性内容物が排出されることがあります。
炎症が起きる原因については、外的刺激によって袋状構造物が壊れてしまい、皮膚の内部に角質や皮脂などが排出され、これに対して異物反応が起きるためだといわれています。これに細菌感染が二次的に加わると、さらに炎症症状は増悪します。
強い痛みや腫れがあるときや表面がブヨブヨしている場合は、抗生物質の効果も限定的で、早急に表面を切開して膿みをだしたほうがよいとされてます。
Qどんな治療がありますか?
アテロームの治療は部位や症状等によって異なりますが、基本的には良性腫瘍なので、炎症を伴わず、痛みなどの自覚症状がなければ、特に治療をせずとも構いません。
しかし、外観的に問題になる場合や外的刺激を受けやすく、将来的に炎症や破裂を生じる可能が高いと考えられる場合は、外科的に切除します。通常のアテロームでは、表面の皮膚を紡錘形に切開して、嚢腫のみを摘出します。巨大なものでなければ、局所麻酔による日帰り手術が可能です。
強い痛みや腫れがあるときや表面がブヨブヨしている場合は、表面を切開して膿みをだして消毒し、内容物をガーゼなどのドレーンを使用して排泄させます。この間抗生剤の内服や点滴で二次感染を抑えます。ガーゼを挿入している場合は、連日の通院が必要です。
もしぬれたり取れたりしたら中の内容物を押し出し、抗生剤の外用剤をつけてバンドエイドまたはガーゼでふさいでください。
Q悪性化することはないのですか?
アテロームは基本的に良性の腫瘍ですが、非常に経過が長く、サイズの大きなものや炎症を繰り返したものは、ごくまれに悪性化(がん化)したという報告があります。具体的には、中高年齢層の男性の頭部、顔面、臀部の大きなアテロームでは注意が必要で、「急速に大きくなる」「表面の皮膚に傷ができる」などの特徴があるようです。
アトピー性皮膚炎は、痒みを伴う湿疹が見られる病気です。生後間もなく始まって小児期には自然に治っていくことの多い病気だと言われてきました。しかし、なかなか症状が治らない患者様や、大人になっても症状が続いているという患者様が増え、社会問題化して、病気についての情報は一般の方にも広まってきています。
アトピー性皮膚炎の患者様の皮膚は、外からの刺激に弱いという特徴があります。皮膚を大切にしなければ、炎症が起こってしまいやすい状態です。また炎症が起こると、様々なアレルギーの因子が外から入ってきやすくなります。
皮膚を正常な状態に近づけることでバリア機能を回復させられれば、外からの刺激やアレルギーの原因物質による炎症を防ぐことができます。なるべく早くよい状態を作り上げ、それを維持することが、アトピー性皮膚炎の対策として重要です。
アトピーという言葉には、遺伝的に見られる奇妙なアレルギーという意味合いがあります。
アトピー性皮膚炎の患者様のお子様や兄弟に、同じ症状が見られる頻度が高いことから、遺伝的な素因があると言われています。また、特定の食べ物やダニなどの影響を受けることが多いことから、アレルギーが原因だと言われてきました。
しかし、特定の食べ物を摂取するのを止めたり、ダニを徹底的に減らす努力をしたりしても、多くの場合それだけでは皮疹の改善が見られません。アレルギーとの関係が完全に否定されるわけではないものの、食事やダニなどが原因というだけでは説明のつかない病気だということです。
アトピー性皮膚炎はアレルギー疾患の1つとされていますが、皮膚のバリア機能低下、遺伝的素因、アレルギー刺激、ストレスなどが集合して起こる病気です。
アトピー性皮膚炎の患者様には、炎症を引き起こす物質“サイトカイン”を放出する、ヘルパーT細胞(Th細胞)のタイプ2にあたる“Th2細胞”が活性化しやすいという素因があります。また、皮膚のバリア機能が低下しているため、外からの様々な刺激に弱く、引っかいたりこすったりするような刺激だけでも湿疹が出てしまいます。それに加えて症状を悪化させる可能性があるのが、ダニや食物などのアレルギーなのです。
そのため、アトピー性皮膚炎は、様々な悪化因子を考慮して総合的な治療を行う必要があります。
アトピー性皮膚炎は、目で見るだけ、つまり臨床症状で診断できることがほとんどです。湿疹の出やすい部位が年代によって異なるという特徴もあり、それを参考に診断していくため、特に診断の際に検査は必要ありません。例外的な皮疹の患者様もいらっしゃいますが、検査して初めて分かるような病気ではないということです。
年齢ごとの皮疹の特徴として、次のようなことが挙げられます。
頭や顔から始まり、しばしば体幹、手足に下降する
首や手足の関節に見られる
上半身(頭、首、胸、背中)に強い傾向がある
例えば幼小児期のお子様は、汗をかきやすい肘と膝の内側によく皮疹ができます。診察する際に見ていると、肘と膝の内側を両手で同時にかいて、そこに湿疹ができていることがあります。皮膚がこすれたり汗をかいたりして炎症が起こり、痒みが出て、引っかいてしまっているのだと分かります。
診断や重症度の参考として、血液検査で“TARC値”を測定する場合があります。アトピー性皮膚炎では、Th2細胞が関連して炎症が起こります。Th2細胞が活性化しているときに上昇する血液検査の数値が、TARC値です。
治療を継続するとTARC値が下がってくることから、病気の勢いを調べることにも活用できます。患者様の治療に対するモチベーションをさらに高めていただけるよう、「こんなにTARC値が高いのだから、病気はまだまだ勢いがありますよ」「TARC値が下がっていますね。だいぶよくなりましたよ」とお話しすることがあります。
子どものときアトピー性皮膚炎にかかり、ほとんど治っていたのに成長してから再発した、あるいは成長しても治らないという患者様の数は、増加傾向にあります。大人になってからのほうが、かえって症状がひどいという方もいます。
大人になってもアトピー性皮膚炎が治りにくいケースでは、精神的あるいは肉体的なストレスの問題が挙げられると考えています。その理由として、ストレスが脳に影響し、皮膚の炎症を引き起こす可能性が分かってきています。
例えば高校生の場合、受験のストレスや、両親が離婚しそうだといった家庭内のトラブルによるストレスなどが、悪化因子になり得ます。
大学生になってもアトピー性皮膚炎が治らないという場合、所属しているサークルで問題を抱えているといった、人間関係におけるストレスが挙げられます。私が経験したなかでは、サークルの代表としてメンバーをまとめなければならなくなり、真面目に取り組もうとするほどストレスがたまって、アトピー性皮膚炎が悪化したという患者様がいました。
社会に出た後も、上司とうまくいかない、仕事が忙しくて毎日疲れ切っているといった仕事上のストレスなどが、アトピー性皮膚炎の悪化因子になります。
ストレスを上手に解消できないと、痒いところを引っかく“掻破行動”の異常が起こることがあります。ストレスを回避する、あるいは癒やすために、自分の皮膚をかいてしまい、気持ちがよくて止まらなくなるのです。血が出るほどかいて痛くなるまで、かいたりこすり続けたりすることもあります。
皮膚のバリア機能が低下した状態でかき続けると、炎症はよりひどくなってしまいます。掻破行動により症状が悪化したと考えられる患者様には、原因が自分自身のストレスだと気付いてもらう必要があります。かくのを止めるのはつらいと思いますが、アトピー性皮膚炎を治したいのなら、引っかくという行為を減らしていくことが大切です。
アトピー性皮膚炎の治療では、“薬物療法”“外用療法・スキンケア“悪化因子の検索と対策”という3つの観点で、バリア機能の低下した肌をケアすることが重要です。
皮膚の炎症を抑えるためにもっともよい薬は、ステロイド外用剤(塗り薬)です。1990年代、ステロイドへの抵抗や不安を持つ方が増え、ステロイド外用剤を適切に使用せず重症化した患者様が多く見られましたが、早く炎症を抑えることがバリア機能を回復させ、アトピー性皮膚炎を再燃させないことにつながります。
ステロイド外用剤に代わる案として、タクロリムス水和物という軟こうを使うことがありますが、効果は中程度の強さのステロイド外用剤と同程度です。
皮膚の痒みに対しては、痒みを和らげる抗ヒスタミン薬を内服します。
炎症がほとんど収まれば、先述したステロイド外用剤などの薬を塗り続ける必要はありません。ただし、炎症が見た目で収まっているように見えても、バリア機能の異常は残っています。無治療でケアをせずにいると、また炎症が起こってしまいます。
バリア機能の状態を維持するために必要なのが、外用療法・スキンケアです。皮膚のバリア機能を改善し、水分を保持するため、保湿剤や保湿クリームを継続して使っていきます。
アトピー性皮膚炎の悪化因子として、衣服や洗浄剤などの皮膚に触れるものに問題がないかを調べ、皮膚に合わない場合は使用しないようにします。
特定の食べ物を摂取することで明らかに症状の悪化が見られる場合は、それを食べないようにします。ただし、一般的にアレルギーの原因になりやすいという理由で、様々な食べ物を控える必要はありません。
皮膚のバリア機能が低下した状態では、ダニは症状を悪化させる因子となる可能性がありますが、皮膚のバリア機能が戻ればダニ対策を行う必要は特にありません。
その他の悪化因子としてのストレスについては、医師と相談し、悪化の原因がストレスだと気付くだけでも、症状が改善するきっかけになります。
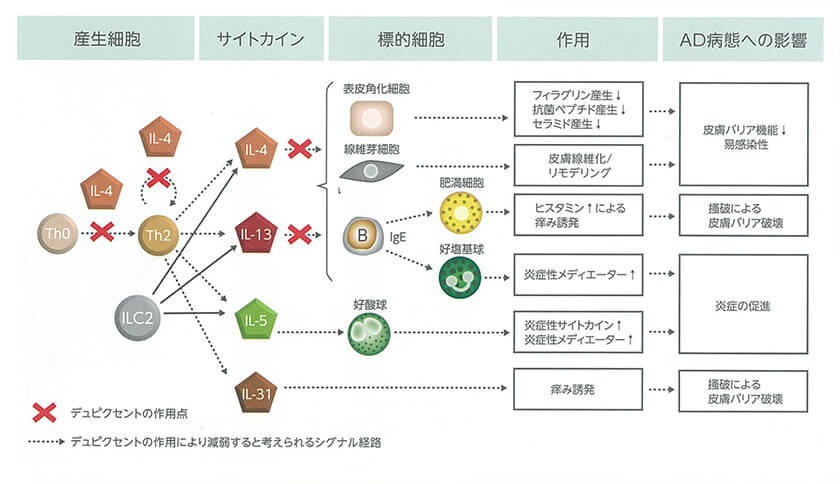
Th2細胞のサイトカインを抑える治療法として、デュピルマブという注射薬が2018年に登場しました。よく効きますが、既存の治療では効果が不十分な重症例のための薬です。保険適用されているものの費用は高額であり、塗り薬が面倒だというような理由では使用しません。
※デュピクセントに関するご相談はお電話での予約が必要となります。
※1:既存治療で効果不十分なアトピー性皮膚炎に限る
※2:EASIスコアがベースラインから75%以上改善した患者の割合
デュピクセントは、アトピー性皮膚炎の病態形成に深く関係するType 2炎症を抑制するヒト型抗ヒトIL-4/13受容体抗体製剤です。
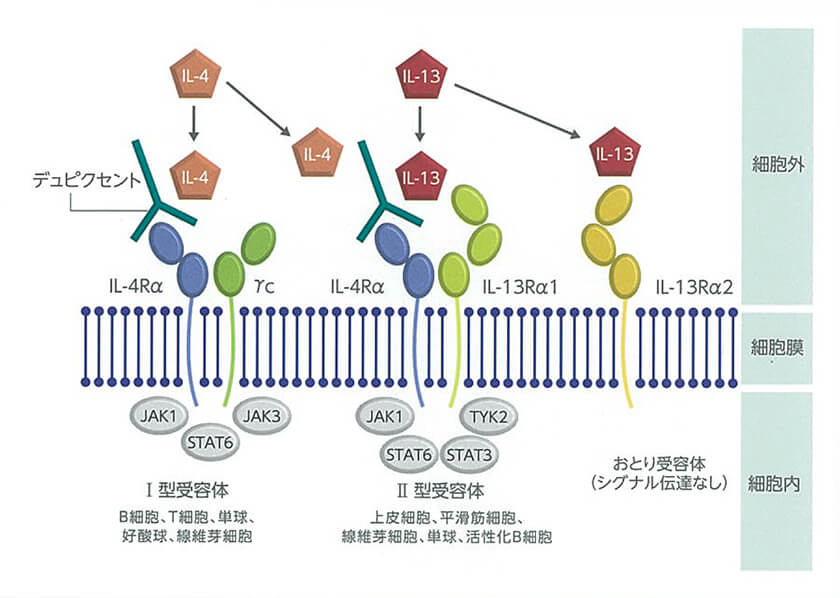
デュピクセントは、IL-4受容体複合体(IL-4Ra IYCもしくはIL-4Ra/IL-13Ra1)及びIL-13 受容体複合体(IL-4Ra/IL-13Ra1)に共通のIL-4受容体aサブユニット(IL-4Ra)に特異的に結合することにより両受容体複合体の形成を阻害し、IL-4、IL-13の両方のシグナル伝達を阻害する遺伝子組換えヒト型モノクローナル抗体です。
デュピクセントは、IL-4受容体複合体(IL-4Ra IYCもしくはIL-4Ra/IL-13Ra1)及びIL-13 受容体複合体(IL-4Ra/IL-13Ra1)に共通のIL-4受容体aサブユニット(IL-4Ra)に特異的に結合することにより両受容体複合体の形成を阻害し、IL-4、IL-13の両方のシグナル伝達を阻害する遺伝子組換えヒト型モノクローナル抗体です。
【ステロイド外用薬との併用療法:CHRONOS試験】
治療を終了する指標として特に決まったものはありませんが、“気付いたときにはもう、かかなくなっていた”という状態がゴールと言えます。塗り薬や飲み薬を使っていない状態で、維持療法としての保湿剤などを忘れても症状が悪化しなければ、治療をすることはなくなっていきます。長年かけて少しずつ、“保湿剤などを塗り忘れても大丈夫だった”という経験を重ねていくことが必要です。
私が診察するときは、患者様から症状が改善する目安を開かれたら「約1ヶ月後には肌が綺麗になって、人に会うのもおっくうではなくなると思いますよ」「約3ヶ月後には、かゆいと言わなくなると思いますよ」といった、患者様に合った目安をお話しします。
なるべく長い間、保湿剤や保湿クリームによるスキンケアを続けてください。“症状が出てきたようだ”と思ったらすぐに炎症を抑える薬(薬物療法)を使い、炎症が鎮まったらまた保湿剤などによるスキンケアに戻します。そして、症状がひどくならないうちに薬物療法を再開することを繰り返していれば、ほぼ炎症のない状態を保つことができます。
患者様の中には、どうしても症状がよくならない重症例の方もいます。例えば、ストレスがアトピー性皮膚炎の悪化因子になっていて、そのストレスを解消するのが難しい患者様です。医師の介入が容易ではない場合もあるためです。
しかし重症例でも、症状をできるだけ抑えることは期待できます。患者様には、「現在の症状の強さを10として、2ヶ月もあれば2~3まで下げられますよ」というようなことをお話しします。”2~3では治っていない”と思われるかもしれませんが、「現状では、あなたの限度は2~3ですね。でも、もう少し生活を工夫してストレスを減らすと、1にすることができますよ」などと丁寧に話すことで、患者様はモチベーションを持って治療を続けてくださると思っています。医師と患者様がしっかりと話し合い、よい関係をつくることも大切です。
親御さんの中には、お子様のアトピー性皮膚炎が心配で、何でもやってあげてしまうという方がいます。しかし、大人になっても食事や洗濯など身の回りのことを何でもやってあげていたら、子どもは親に頼り切ってしまい、お互いに依存する“共依存”の関係になってしまう心配があります。「病院には1人で行ってらっしゃい」と、ある意味で突き放すような姿勢も大切です。
また、アトピー性皮膚炎にはこれがよくない、あれはだめ、などと禁止する必要もありません。何でもさせてあげたほうが、患者様は、抱えているストレスを上手に発散する方法を見つけやすくなるものです。
尿や便などが刺激となり、おむつが接触する部位に赤いブツブツやただれが生じます。おむつをこまめに替えて、清潔と乾燥を保つことが予防とケアになります。おむつを替えるときは、はずした後、患部を少し乾かしてから装着すると良いでしょう。清潔は大切ですが、洗いすぎには注意が必要です。石鹸を使用するのは1日1回とし、すすぎ残しのないように十分に流しましょう。早く治すためには塗り薬が有効です。
症状に合わせ亜鉛華軟膏やワセリン軟膏などで皮膚を保護します。
カビの一種であるカンジダ菌の感染も同じような症状がみられるので注意が必要です。数日間ケアしても症状が改善しない場合は、お早めに受診してください。
初発疹が出て7~10日後に急激に体幹、四肢に”しわ”の割線に沿ってまわりに粉をふいたような、または赤い毛包性小丘疹が多発します。
手や顔、頭には殆ど発疹は出ず、痒みはあってもわずかです。
20~30代に多く、春・秋に多い傾向があります。
【原因】
はっきりとは解明されていませんが、次のことが考えられています。
1、病巣感染アレルギー説・・・風邪を引いた後に出る。
2、自家感作性皮膚炎説・・・かぶれた後に出る。
3、薬疹の一部・・・薬を飲んでいる。
【治療】
ワセリンなどの外用、抗炎症剤、抗ヒスタミン剤など。
【予後】
通常3~6週間という長い時間かかり、よく病院をわたり歩く方がいらっしゃいますが、待てば消えます。皮膚の風邪のようなものです。
Qにきびとは?
にきびは多くの人が経験するとても身近な皮膚疾患です。
特に思春期にできることが多いため、「青春のシンボル」、「成長過程の一つ」というとらえ方をされがちですが、炎症がひどいと痕が残ることもあり、患者様にとっては大きな苦痛です。
これまでは、軽症のうちは化粧品やスキンケアだけで対応し、症状がひどくなったら医療機関にかかるというのが一般的でしたが、最近治療法が進んで早期の症状から医療機関で治療できるようになりました。化粧品やスキンケアで対応しがちですが、なかには間違ったスキンケアでかぶれたり、にきびを悪化させたりすることもあります。正しい知識を身につけて、早期の治療を心がけてください。
Qにきびには、どんな症状がありますか?
にきびの最初の症状は、面皰(めんぽう)という皮脂が毛穴にたまった状態です。毛穴の先が閉じている白にきびと、毛穴の先が開いている黒にきびがあります。
面皰が炎症をおこすと赤いぶつぶつ(丘疹(きゅうしん))となり、さらに炎症が進むと膿がたまったぶつぶつ(膿疱(のうほう))になります。さらに炎症がひどくなると、皮膚の下に膿がたまった袋ができたり(嚢腫(のうしゅ))、硬く大きく触れる状態(硬結(こうけつ)あるいは結節(けっせつ))になったりします。炎症が治まって平らになっても、赤み(炎症後紅斑(えんしょうごこうはん))が一時的に残ります。この赤みは時間とともに消えますのでご心配ありません。しかし、炎症が強いと、盛り上がったケロイド状の痕(あと)(肥厚性瘢痕(ひこうせいはんこん))やへこんだ痕(萎縮性瘢痕(いしゅくせいはんこん))が残ってしまうことがあります。
実際のにきびの症状は、面皰や丘疹、膿疱、炎症後紅斑などが混じっています。
Qにきびは、どうしてできますか?
にきびは、皮脂(皮膚のあぶら)の分泌が多いことと毛穴の先が詰まることで、毛穴の中に皮脂がたまることで始まります。この状態が面皰(めんぽう)です。面皰の中は、皮脂が豊富で酸素が少なくアクネ菌が増えやすい環境にあります。
アクネ菌はどんな毛穴にもいる常在菌ですが、数が増えると炎症を起こして赤いぶつぶつしたにきびや膿がたまったにきびを引き起こします。強い炎症を生じて、毛穴の周りの皮膚に障害を与えると、ケロイド状に盛り上がったり凹んだりして瘢痕(はんこん)を残します。
Q大人のにきびとは?
大人になってもにきびの症状が続いたり、大人になって初めてにきびができる方もいます。このようなにきびが「大人のにきび」で、医学用語では思春期後痤瘡(ししゅんきござそう)といいます。
大人のにきびの発症メカニズムは思春期のにきびと同じですが、女性に多く、悪化因子としてストレスや睡眠不足、生活の不規則、不適切なスキンケアなどが見られます。
また、思春期と比べると乾燥肌の方が多いため、治療の副作用軽減のために保湿剤が必要になる場合があります。無月経が続いていたり、体毛が濃くなったりしている場合には、多嚢胞性卵巣症候群(たのうほうせいらんそうしょうこうぐん)によるホルモン異常があることもありますので、医師に相談してください。
Q皮膚科での治療法は?
皮膚科での治療法は、アダパレン、過酸化ベンゾイル、アダパレンと過酸化ベンゾイルの配合薬、抗生物質の一つであるクリンダマイシンと過酸化ベンゾイルの配合薬、抗生物質の飲み薬・塗り薬での治療などがあります。
アダパレンは毛穴の詰まりに効果があり、過酸化ベンゾイルは毛穴の詰まりを改善するほかに、アクネ菌にも有効です。
抗生物質はアクネ菌に効き、赤いぶつぶつしたにきびや膿をもったにきびがあれば、いくつかの治療を組み合わせたり、あらかじめ2種類の薬を混ぜた配合薬を使ったりして積極的に治療します。赤いぶつぶつしたにきびが良くなった後は、抗生物質の飲み薬や塗り薬を中止して、アダパレンや過酸化ベンゾイルなどでの再発予防(維持療法)をする方法が、標準的です。また、毛穴にたまっている皮脂を針で穴をあけて押し出す面皰圧出という処置も行っています。
そのほかに自費の治療としては、ケミカルピーリングなどがあります。
Q9アダパレンとはどんなお薬ですか?
アダパレンは、毛穴の詰まりを改善させ、面皰ができにくくする塗り薬です。にきびの初期症状である面皰の治療や、抗生物質などをつかってよくなった状態を維持する治療に有効です。
アダパレンは、妊娠している方や妊娠を予定している方は使えません。また、アダパレンには、乾燥、皮膚のカサカサ、赤み、ヒリヒリ感、かゆみなどの副作用があります。多くは最初の2週間以内にみられ、その後次第にやわらいできます。これらの副作用は8割の人にみられますが、どうしても使えないという人は1%に過ぎません。
毎日の薬の使用量を調節したり、保湿剤を併用したりすることで副作用は軽減します。
また、もともと乾燥肌のかたは、アダパレンを使用する際に保湿を十分に行っておくと、副作用が少なくて済みます。副作用を自覚した場合には、医師にご相談ください。
Q過酸化ベンゾイルとはどんなお薬ですか?
過酸化ベンゾイルは、抗菌作用があり、アクネ菌に有効な塗り薬です。抗生物質とは異なり、薬剤耐性菌の報告はありませんので、長期間安心して使用できます。
ピーリング作用があり、にきびの毛穴の詰まりも改善します。副作用として、ときに塗布部位の赤みや乾燥を訴えたり、かぶれ(接触皮膚炎)をおこす方がいらっしゃいますので、医師の指示に従って使用してください。
Q食事の注意点は?
現在のところ、チョコレートやケーキ、ピーナッツなどの食べ物とにきびの因果関係は明確になっていません。一方で、特定の食べ物をとるとにきびがよくなるという話もありません。例えば、チョコレートを食べると悪くなる人はチョコレートを控えるようにしてください。しかし、チョコレートもケーキもピーナッツも一切食べてはいけないということはありません。とくに思春期は成長期でもありますので、やみくもに制限することなく、バランスの良い食事をとるように心がけてください。
Qヘルペスとはどんな病気ですか?
ヘルペスウイルスは初感染した後に知覚神経を伝わって上行し、神経節に潜伏します。そして過労、ストレス、紫外線照射、風邪をひいたときなどさまざまな誘因で活性化し神経を下行して、その支配領域の皮膚粘膜で増殖し、口唇ヘルペス、角膜ヘルペス、陰部ヘルペスとして再発します。
再発型は初発時ほどウイルスの増殖は活発ではなく病変部も限られます。このような時は抗ウイルス剤の外用剤で対処することが可能です。しかし場合により抗ウイルス剤の内服も必要な時もあります。
ヘルペスウイルスには、口の周りや口内に小さな水ぶくれや傷ができる1型と、外陰部やでん部など下半身に発症する2型の2種類のウイルスがあります。初めて感染したときは、人によってひどい症状が出現することがあります。
口内に小さな深い傷ができ痛みで水分がとれなかったり、高熱や歯ぐきが赤く腫れて出血したりすることもあります。治療は抗ウイルス薬を使用します。疱疹が出る前にチクチクするといった予兆があることが多く、その時点で薬物療法を始めると治りが早まります。単純ヘルペスウイルスは神経節に入って潜伏するため、薬で完全に取り除くことができません。そのため寝不足、疲労、かぜなどで免疫力が低下すると再発することがあります。
Qどんな治療がありますか?
・抗ウイルス剤の外用剤
アラセナ軟膏、ゾビラックス軟膏など1日2~3回患部に外用します。
・抗ウイルス剤の内服
バラシクロビル500mgの場合は朝、夕食後に1錠ずつ内服。
ゾビラックス200mgの場合は5錠を1錠ずつ5回にわけて内服。
ファンビル250mgの場合は3錠を朝、昼、夕食後に1錠ずつ内服します(妊娠の可能性がある人は内服できません。)
Qやけどとは?
やけどは医学専門用語として「熱傷」とよばれ、熱による皮膚や粘膜の外傷を言います。軽いものをふくめると一般の方もよく見たり、聞いたりしたことがあると思いますし、皮膚科でよくみるありふれた疾患です。高い温度の物質が皮膚に一定時間以上接するとやけどとなります。もちろん炎や爆発などの高温でもやけどになりますが、40-55度くらいのそれほど高い温度ではないものでもやけどになることがあります。皮膚が薄い子どもや老人の方や成人でも深く寝込んでいるときには比較的低い温度でも持続的に加熱されることでやけどとなってしまいます。これは低温熱傷というやけどの一種で深いやけどが多いのが特徴です。やけどでは直後から赤み(発赤)や腫れ(腫脹)が出てきますが、その後も腫れやみずぶくれ(水疱)が数日進行します。細菌感染を合併するとやけどの深さが深くなることも知られています。広い範囲にわたってやけどするとやけどの創傷の治療に加えて熱傷によるショックを治療するために点滴治療が必要となります。
Qやけどは、どうしたら早く治りますか?どんな治療法がありますか?
やけどは、その深さによってI度熱傷からIII度熱傷に分類されます。
I度熱傷は表皮熱傷(皮膚の表面だけのやけど)ともよばれ、やけどをした部位に赤みがある状態のやけどを言います。このやけどはとくに治療をしなくても傷跡をのこすことはありませんが炎症を抑える作用のある軟膏が有効です。
II度熱傷は水疱(みずぶくれ)ができるやけどですが大きく2つに分類され、II度熱傷のうち浅いものを浅達性II度熱傷と言い、みずぶくれがやぶれると、きず(潰瘍)になりますが医師の治療を受けるとふつうは1-2週間で治り、多くの場合瘢痕(きずあと)を残さないことが多いやけどです。それよりも深い深達性II度熱傷の場合には適切な治療を受けても治るのに1ヶ月以上かかり瘢痕(きずあと)や瘢痕拘縮(ひきつれ)をのこすことが多いです。皮膚の厚さ全てが熱による傷害を受けるIII度熱傷では自然治癒には非常に時間がかかりますので基本的に入院して植皮術などの外科的治療が必要になります。
このようにやけどの治療には冷却、洗浄、軟膏治療などによる保存的治療と植皮術を中心とした外科的治療とがありますが、やけどの深さや広さで適宜治療法を選択されます。医師の治療を受けなかったり、細菌感染がおきたり、糖尿病などの基礎疾患があると浅いやけどでも深いやけどとなり治るまでに時間がかかったりきずあとを残すことがありますので、早期に皮膚科医の治療を受けることが大切です。
当院では、症状に合わせてハイドロコロイド製剤を用いた湿潤療法も行っています。
手掌、足底、指の側面などにみられる水疱性疾患です。多汗を伴うことが多く、夏季に多く、痒みも時にあります。
小水疱は無菌で、原因は不明ですが汗の貯留現象とみなされます。手、足の「あせも」のような疾患です。
また、交感神経と関係しており、緊張すると「手に汗握る」と言いますが、交感神経の分泌物アセチルコリンが出て手足の汗腺が反応し汗が出て悪化します。
青年男子に多く、(稀に女子も)陰股部、臀部に境界明瞭な湿疹用局面が出現します。
中央は中心治癒傾向をしめします。(周りが赤く堤防状となり、中は正常にみえます。)
放置すると苔癬化(苔がはえたようになる)から色素沈着にまで及びます。あまり陰嚢まで侵すことはありません。俗称インキンタムシです。
Qインキンタムシ、ゼニタムシの症状はどのようなものですか?
産毛(うぶげ、体毛)が生えている所に生じた白癬を生毛部(せいもうぶ)白癬と呼び、生毛部白癬は股に生ずる股部白癬(インキンタムシ)と股以外の所に生ずる体部白癬(ゼニタムシ)に分かれています。生毛部白癬の特徴は円形~楕円形、あるいは環状の発疹がでて、輪を書くように広がり、輪の中は少し治っているように見え、しかも強い痒みを伴うことです。痒みのため、よく湿疹と誤診され、ステロイドの塗り薬が使用されて、かえって悪化することがあります。体部白癬は白癬にかかったペットから感染する場合と格闘技などの競技者、愛好家の間にみられるトリコフィトン・トンスランスによる感染が多いです。股部白癬はほとんどが自分の足白癬からの感染と考えられます。
【原因】
真菌(カビ)Tr.rubrum. Epid.floccosum.
【治療】
抗真菌剤の外用
【予後】
頑癬と言われるようにしつこい。1日1~2回の外用療法を2~3ヶ月行います。
昆虫網に属するものには蚊やノミのように吸血、毒蛾、毛虫の針(1匹1万本)、またハチのように毒液の注入で人に害を及ぼすものがあります。
【蚊科】
・アカイエカ、トウゴウヤブカなど2000種類
・即時型反応は掻痒を伴う紅斑と膨疹1~2時間で消失
・遅延型反応は5~6時間後に始まり湿潤を伴う掻痒性紅斑で時に水疱を伴い程度は個人差があります。
【ブユ科】
・体調2~7mmで雌成虫のみ吸血
・時期は5月~6月頃
【ノミ科】
・体調1~5mmでヒトノミ、ネコノミ、イヌノミ、ネズミノミなどすべて人から吸血する。
【ナンキンムシ科】
・体調3~4mmで柱の割れ目、床、壁に潜み夜間吸血に出てくる。
【アリ】
・日本だけでも100種類。毒針で刺すオオハリアリ、毒液を撒くアカヤマアリ、下あごでかむオオズカアリなどで刺されると発赤膨張する。
【ハチ】
・10万種類。スズメバチ科、ミツバチ科などの被害が多い。ショック死することもあります。
皮脂腺が活性化する思春期以降の年齢層に生じ、皮疹が脂漏部位に好発することから皮脂腺の成熟が発症になんらかの関連をもつと考えられています。また、脂漏部位に繁殖するある酵母菌も病因を悪化させると考えられています。
【好発部位】
1、脂漏部位:頭部、顔面、前胸部
2、アポクリン汗発汗部:腋窩、臍窩
【生活】
顔、体は毎日入浴して石鹸で病変部の皮脂を除去し、頭は刺激のないシャンプー、リンスでよくすすぐようにしてください。入浴後にひどい時にはステロイドの入った外用剤を外用し、改善したら非ステロイド系消炎外用剤に変えていくようにしてください。
家事に従事する主婦の手に多く見られ、指背、手背に斑状に発赤、腫脹、丘疹、亀裂などをきたします。
原因は合成洗剤による脱脂、角質水分保持能力低下、機械的刺激、科学的刺激、他物質に対する感受性の上昇など基盤にあると考えられています。
【生活】
炊事、洗濯時必ず手袋をすること。ゴム手袋でかぶれる人は、中布があるものや、木綿の手袋をつけてからゴム手袋を着用すること。
神経質に手を洗わないこと。
1日数回ハンドクリームで保湿し、ひどい部位にはステロイドの入った外用剤を外用すること。それでも改善がみられなければ、テープなどの密封療法をためしてみること。
ウイルスで起こる病気で、手のひら、足のうら、口の中に発疹や水疱(水ぶくれ)ができます。生後6ヶ月くらいから4~5歳ころの乳幼児に多く、夏期に流行します。感染した子の咳やくしゃみを吸い込んでしまう飛沫感染や便から排泄されたウイルスが手に付着し経口感染することもあります。
潜伏期間は3~5日くらいです。口の中の発疹は盛りあがったり、水をもったりするブツブツで、破れて潰瘍になると、刺激のある物を食べるとしみて痛がるようになります。
口の中の症状に少し遅れて、手のひら、足のうらなどに生米くらいの水疱性の発疹ができます。この発疹は吸収されて一週間以内に治りますが、まれに髄膜炎を合併することがありますので、高熱や頭痛、ひきつけ、嘔吐などの症状が伴う場合は、すぐに受診しましょう。
手掌、足底に小水疱が出来、直ちに膿疱化してその周りが赤くなり、やがて融合して局面を作ります。掻痒はある人とない人がいます。慢性に経過し時に悪化する難治性疾患で、合併として胸肋鎖骨骨化症があり、鎖骨周囲に痛みを伴うこともあります。(10%)
【原因】
不明ですが、説として病巣感染アレルギー説、乾癬説、金属アレルギー説(歯科金属)、内分泌障害など種々あります。
Qウミが溜まっていますが、ばい菌が入っているのですか?
この皮膚病のウミの中には細菌(ばい菌)や真菌(カビ)などの菌はいません。したがって、手足から体のほかの部位に感染することはありません。しかし、ウミを自分で出そうとして針や爪楊枝でつきますと、二次的に細菌が増え、腫れて痛くなることがありますので、注意してください。
Q内臓が悪くてこの皮膚病にかかるのですか?
外の環境と接する扁桃腺や歯、鼻などに細菌による慢性炎症があると掌蹠膿疱症が生じることがあります。私たちはこのような病変を病巣感染と呼んでいます。自覚できる症状がなくても、耳鼻科や歯科の専門の先生の診察で初めて病巣感染がみつかることもあります。
Qどんな治療法がありますか?
病巣感染や金属アレルギーなど、病気を悪化させる要因があれば取り除くようにします。例えば歯科金属除去、扁桃腺摘出などを行います。もし、これらの増悪因子がみつからない場合は、対症療法を行います。先ず外用療法を選択します。かゆみが強かったり、新しい皮疹がたくさん出る場合は強いステロイド軟膏を使用し、良くなってきたら弱いステロイド軟膏や活性型ビタミンD3軟膏に変更します。
手掌、足底は皮膚があつくひどい時には強力なステロイド剤は外用し軽快したら弱めます。また密封療法としてテープを使用することもあります。
状態に応じて免疫抑制剤など、短期間のビタミンA誘導体の内服を行うこともあります。
Q他の人にうつったり、子どもに遺伝しますか?
他の人にはうつりませんので安心してください。遺伝に関してですが、海外ではある免疫遺伝形質(HLAB5、HLA-Bw35)を持つ人に掌蹠膿疱症が発症しやすいと報告されています。しかし、日本ではそのような傾向はなく、家族で発症したという症例も稀です。
Q胸の中央が痛むのですが、心臓や肺が悪いのでしょうか?
この病気に関係して肺や心臓に異常は生じませんが、掌蹠膿疱症の患者様の約10%で関節や骨に炎症があり、痛むことがあります。この症状は胸骨と鎖骨、肋軟骨の結合部に最も多く認められますが、その他、くびや腰などにも痛みが生じることがあります。症状がひどい場合は、整形外科の先生と相談しながら治療する必要があります。
Q金属が悪さをして出ることもあるようですが、ほんとうですか?
海外での報告は少ないのですが、日本では歯科金属(パラジウムなど)に対するアレルギーが引き金となり掌蹠膿疱症が発症した事例が報告されています。病巣感染がないのに治りにくい場合や、金属アレルギーが疑われる場合は、パッチテスト(疑われる金属を実際に皮膚に貼り皮膚反応があるかどうか調べる検査)を受けてください。もし、陽性であれば、歯科の先生に相談し、陽性を示した金属が歯科金属に含まれるかどうか調べた上で、歯科金属の交換を考慮します。
皮膚が赤く盛り上がりその上に乾燥した白い角質が厚く付き、これが大量にはがれ落ちる皮膚疾患です。原因は不明ですが遺伝素因があると言われています。そして免疫機能に影響を与える環境因子が加わると発症すると言われています。
その因子としてストレス、ウイルス感染症、肥満、薬剤などが報告されています。この病気は決して他人にうつしません。
【治療】
外用療法はステロイド剤またはビタミンD3を使用する。ステロイド剤は長期に使用すると皮膚萎縮など引き起こすことがあるため、軽快したらビタミンD3にかえます。
内服療法は抗アレルギー剤、シクロスポリン、チガソンなど副作用の強いものもあり、必要かどうかよく判断の上内服します。
また光線療法もあります。(PUVA療法)
いぼは、皮膚から盛り上がっている小さなできもので、ヒトパピローマウイルスの感染によって発症します。ウイルス性疣贅(ゆうぜい)と呼ばれています。いぼのウイルスは傷などから皮膚に入り、皮膚の深層の細胞に感染して、周囲の正常細胞を押しのけて増殖し続けます。痛みやかゆみは伴いませんが、放置するとさらに増えたり、人にうつしたりすることがあります。小児からご年配の方まで男女を問わずみられます。
いぼができ、掻いて治そうとするとかえってウイルスを拡散してしまう可能性があります。
いぼを見つけたときは、数が少ないうちにご相談ください。当院では液体窒素による冷凍凝固療法での治療が可能です。
◇液体窒素で治療を受けられた方へ
この治療法はマイナス200℃の液体窒素を患部に2~3秒押当てて治療する方法で、人工的に凍傷を起こさせます。
皮膚が赤くなったり、水疱が出来たりします。尋常性疣贅(イボ)は、ウイルス(ヒト乳頭腫ウイルス)が原因ですのでこの方法が効果的です。
【経過】
2~3日で水疱が出来ます。7~10日で黒くなりカサブタになります。この時、無理にカサブタをはがさないでください。
【注意事項および処置】
感染の原因となるので水疱は無理に破らないでください。足などにもし大きな水疱が出来て歩きにくければ、きれいな針でさし、中の液を出してガーゼまたはバンドエイドを貼っておいてください。
皮膚は浮き上がるようになりますが無理にとらないでください。また直接、手指で触れないでください。
Q白癬とは?
白癬とは皮膚糸状菌という真菌の一種によって起こる主に皮膚表面の感染症です。皮膚糸状菌によって起こる病気(皮膚糸状菌症)は厳密には白癬、黄癬、渦状癬に分類されていますが、このうち黄癬、渦状癬は現在日本ではほぼみられません。そのため、白癬と皮膚糸状菌症はほぼ同義語として使われています。
Q白癬にはどのような病型があるのですか?
代表的なものは足に生ずる足白癬ですが、これは俗に水虫とも呼ばれます。
足白癬は趾間(しかん:指の間)型、小水疱(しょうすいほう:水ぶくれ)型、角質増殖型のタイプに分類されます。趾間型は、足指の間の皮膚がふやけたように白く濁り、じくじく、かさかさ、赤み、水ぶくれなどが生じます。小水疱型は、土踏まずや足指に水ぶくれや細かい皮むけが生じます。角質増殖型は、踵(かかと)を中心に足裏の皮膚が厚くなり、ひび割れたり、粉をふいたりした状態になります。冬に乾燥やひび割れを起こしやすくなります。これらのタイプが混在することもありますし、かゆみがないこともあります。股にできれば股部白癬で、俗称はインキンタムシです。髪の毛に白癬菌が感染したものは頭部白癬で、俗にシラクモと呼ばれます。また爪に感染したものは爪白癬、手に感染したものは手白癬と言われます。また股以外の体に生じた白癬は体部白癬と呼ばれ、「銭型」をしているために俗にゼニタムシとも言われます。これらの俗称は、よく似た病気の総称として使われるため、例えば「水虫」全てが足白癬、というわけではないことに注意してください。一方白癬菌が皮膚の表面より内側、あるいはそれより深く侵入した場合は深在性白癬と呼ばれますが、この状態は極めて稀です。
Q白癬はどのようにして診断されるのですか?
白癬菌は皮膚の表面に存在する角層や毛、爪に寄生するので、白癬菌が寄生していそうな部位から検査材料をピンセットやハサミなどでとって、顕微鏡で観察します。診察室でスライドクラスの上で検査材料と苛性カリ(KOH)検査液をなじませ、顕微鏡で観察することで、早ければ数分で菌の有無が判定できます。
この顕微鏡検査で白癬菌が見つかれば白癬です。見つからなければ白癬ではなく別の疾患を疑い、治療法も変わってきます。また普通の白癬菌ではない菌種による白癬が疑われた際には真菌培養を行います。検体は同様に採取しますが判定に約4週間ほどかかります。
Qどんな治療がありますか?
白癬の生じた部位、病変部の症状、基礎疾患や合併症により、治療には内服薬と外用薬が患者様の症状に合わせて処方いたします。足白癬や体部白癬では皮膚の角層のみの感染ですので抗真菌剤の外用薬をきちんとつければ良くなります。
しかし足白癬でも角層が厚くなっている角質増殖型と呼ばれる病型や、白癬菌が髪の毛や爪に寄生している場合は、外用薬では効果が不十分なことが多く、飲み薬による治療をお勧めします。特に爪に侵入した時は内服薬を使用し、爪が生え揃うまで6ヶ月~1年かかるためその間内服を続けなくてはなりません。※肝臓、腎臓の機能障害がある方は内服できません。また2ヶ月ごとの血液検査が必要です。内服できない方は爪に効く外用剤も開発されました。
足白癬では、一見症状がない部分も含め、両足の足の指間から足の裏全体に、最低4週間毎日治療を続けないと治りません。1週間も塗れば症状は軽快してきますが、角質の中では菌が生存していることが知られていますので、治療中断後しばらくするとまた症状が悪化することもしばしばです。
Q足白癬はどうやってうつるのですか?
温泉場や銭湯、シャワールームあるいは足白癬患者がいる家庭では床、畳、足拭きマット、スリッパなどを調べると、ほぼ100%白癬菌が存在します。実際、入浴後に汚染されたマットを利用すると、白癬菌は確実に足に付着します。しかし乾いたタオルで払うなどの簡単な処置、あるいはそのまま15分でも素足で過ごすだけで足に付着した白癬菌は減っていきます。一方白癬菌が付着したまま、靴下・靴を履き続け、長時間白癬菌を足に付けたままにすると足白癬になる可能性が高まります。足の角質に傷がついていると、菌が侵入しやすいことが知られています。ただし片足だけ足白癬という患者様も多いので、すごく感染しやすい疾患というわけではなさそうです。
接触性皮膚炎とは、接触源が皮膚に付着し、付着した部位に一致して発症します。
一時性とアレルギー性とがあり、治療は接触源を絶ちステロイド外用剤を外用します。場合により内服も行います。
接触源となるものには、化粧品、草木、染髪料、帽子、眼鏡、石鹸、洗剤、農薬、セメント、ゴム、革製品、指輪、医薬品、絆創膏、衣類、化学薬品、薬湯、合成樹脂、染料、塗料、装身具、など多岐にわたります。
Q帯状疱疹とは何ですか?
痘・帯状疱疹ウイルス(VZV)の初感染では水痘(みずぼうそう)になりますが、この時に主に皮膚にでた発疹から神経を伝わって所属の後根神経節内にウイルスが潜伏するといわれております。
後根神経節内に潜伏感染していたウイルスが何らかの誘因で、再活性化して発症するのが帯状疱疹です。誘因として過労や悪性腫瘍の合併を含めて宿主の免疫機能の低下、手術や放射線照射などがあげられます。ウイルスが再活性化されると神経節内で増殖し、知覚神経を通って表皮に達し、表皮細胞に感染しそこで更に増殖して、赤い丘疹や水疱が神経の走行に沿って帯状に出現します。他のヒトから感染して帯状疱疹になるわけではありません。
頭部から下肢までの間で体の左右どちらかの神経に沿って、痛みを伴う赤い斑点と水ぶくれが多数集まり帯状に出現します。上半身に現れることが多く、顔面、目の周囲にみられることもあります。ピリピリと刺すような痛みが生じ、夜も眠れないほど激しい場合もあります。
顔に生じた場合、目の障害や顔面神経麻痺、内耳障害によるめまい・耳鳴りなどが起こることがまれにあります。多くは、皮膚症状が治ると痛みも消失しますが、神経の損傷によってその後も痛みが続く「帯状疱疹後神経痛」という合併症が残ることがあります。
帯状疱疹は早く皮膚科を受診し、早期に治療することが非常に大切です。早期治療により、帯状疱疹後疼痛の発症を低減することが期待できます。
Q帯状疱疹の症状は?
片側の神経分布領域に一致して神経痛様疼痛、知覚異常あるいは痒みが数日から1週間続き、やがて虫さされのような浮腫性の紅斑が出現します。この時期に軽度の発熱やリンパ節腫脹、頭痛などの全身症状がみられることもあります。間もなく紅斑上に小水疱(みずぶくれ)が多発し、水疱は中央にくぼみがあります。内容は初め透明ですが、黄色い膿疱となり、6~8日で破れてびらん(ただれ)または潰瘍になります。
皮疹の出現後1週間までは紅斑や水疱が新生し、皮疹部の拡大がみられますが、以後治癒に向い、約2週間でかさぶたとなり、約3週間でかさぶたは脱落して治癒します。
Q帯状疱疹の診断は?
臨床症状で一般に判断できますが、時に虫刺され、接触皮膚炎または単純ヘルペスなどの疾患と鑑別を要することがあります。
Q帯状疱疹の治療法は?
年齢がお若いから軽症ですむとはかぎらず、その方の抵抗力により重症度が決定されます。初期に軽症であっても、無理をすることでいくらでも重症化する疾患です。
帯状疱疹は抗ウイルス薬(アシクロビル、バラシクロビル、ファムシクロビル)の全身投与を出来るだけ早期に開始することが大切です。重症なものは、入院して抗ウイルス薬(アシクロビル、ビダラビン)の点滴静注が必要です。局所は、初期では非ステロイド抗炎症薬、水疱期以降では細菌二次感染を防ぐために化膿疾患外用薬、潰瘍形成したものでは潰瘍治療薬を貼布します。
【内服薬】
※妊娠中は内服できません。
※すべて1日3回毎食後に内服
・抗ウイルス薬(白)
バルトレッスを2錠ずつ1日3回、胃薬と一緒に内服
・痛み止め(白)
カロナールを2錠ずつ3回内服。痛くなければ痛い時のみの頓服でもよい。
・メチコバール(赤)
1回1錠ビタミンB12で神経再生の時必要となります。
・ムコスタ(ピンク)
1回1錠。
医薬外用剤。
【注意事項および処置】
入浴後に外用してガーゼをしてください。無理はせず、じくじくしていなければ入浴してください。
吐気、頭痛、高熱がある時は入院になります。
Q入院が必要となる重症の帯状疱疹というのはどんなものですか?
病変が広範囲で、多くの神経皮膚分節にまたがって一面に発疹が出現し、個疹が大きく、黒ずんだ水疱を形成している場合や水疱の周囲に赤みがなく、全身に水疱瘡様の発疹がみられる場合です。
このような症例では、入院し、抗ウイルス薬の点滴静注が必要です。また、激烈な疼痛や吐気、頭痛、高熱がある時や帯状疱疹の合併症がみられた場合に入院が必要です。
Q帯状疱疹後神経痛とはどういうものですか?
疼痛は普通皮疹の出現に先立って認められますが、皮疹と同時に出現するものや遅れて出現するもの、あるいはまったく疼痛を欠くものもあります。
痛みは鈍い、あるいは鋭い灼熱感、または突き刺すような痛みで、程度は軽度のものから、夜も眠れないほど激烈なものまでさまざまです。大部分は皮疹の治癒と同時に疼痛も消失しますが、一部の症例では皮疹治癒後にも痛みが残り、年余にわたって疼痛が続く場合があり、これを帯状疱疹後神経痛といっています。
3ヶ月以上続く疼痛を特に云うようになっています。帯状疱疹後神経痛の発生率は約3%で、60歳以上の高齢者に多くみられ、初期重症な者ほど移行しやすいと云われ、初期の抗ウイルス薬投与の重要性が叫ばれております。
Q帯状疱疹後神経痛の治療法は?
帯状疱疹後神経痛を残さないための初期治療が大切ですが、残してしまった例では、いろいろな治療法があります。帯状疱疹後神経痛患者の末梢神経は、脱随がみられ変性しております。その変化を戻すことは、至難の技で、長期間を要します。
Q「脱毛症」とはどのような病気ですか?
「脱毛症」は、正常な毛の生えかわりと比べて多い量の毛が抜ける状態のことを指す言葉です。一般的に問題となるのは頭髪の脱毛症ですが、眉毛や睫毛、髭、体毛など身体の全ての毛に脱毛症が生じる可能性があります。
「脱毛症」は一つの病気を指す言葉ではありません。毛をつくり出す毛包や毛が何らかの理由で壊されたる、あるいは毛の生えかわりの周期(毛周期)が乱れて抜け毛が多くなってしまうものの二つに大きく分けることができます。
代表的な脱毛症である円形脱毛症では、病原体などから私たちのからだを守るはずの「免疫」が間違って毛をつくる毛包を壊してしまうことが原因で毛が抜けます。また、男性型脱毛症では男性ホルモンの影響で毛の生えかわりが加速し抜け毛がふえ、毛が小さく目立たなくなり薄毛となります。その他、細菌・真菌(かび)などの感染や内科的な病気(甲状腺疾患、膠原病など)、薬剤や放射線治療の副作用によっても脱毛症となりえます。
Q円形脱毛症とはどのような病気ですか?
何らかのきっかけによって本来、細菌やウイルスなどの病原体を壊そうとする働き(免疫)が自分自身の身体に向いてしまい機能が損なわれる病気を自己免疫疾患と呼びます。
円形脱毛症は毛を作る毛包周囲に炎症が起き、一部のリンパ球が毛包の組織を壊そうとする自己免疫反応が起きておりその影響で毛が抜けてしまう病気です。
脱毛症状は頭部に1個、円状にでることもあれば、頭部に多発したり、眉毛や睫毛、髭のみ、体毛のみに生じるなど、身体のどの部分にも起きる可能性があります。さらに、症状がおもい場合には、頭全体、あるいは全身の全ての毛が抜け落ちる場合もあります。医学的には、頭部に一つだけの円形の脱毛がある場合には単発性通常型(単発型)、多発する場合には多発性通常型(多発型)、頭全体が脱毛した場合には全頭型、全身に脱毛が及ぶ場合には汎発型、また稀ではありますが、頭髪の生え際が帯状に脱毛する場合を蛇行型といって区別しています。全頭型、汎発型、蛇行型は通常型と比較して治りにくい傾向があります。
円形脱毛症の症状が出るのは一生に一度だけのこともあれば何度も再発する場合もあります。兄弟姉妹、親子で発症することも珍しくありません。つまり円形脱毛症を発症しやすい遺伝的な体質を持っている場合があります。アトピーの素因、甲状腺の病気や膠原病との関連もいわれています。
Qストレスは円形脱毛症の原因になりますか?
確かに何らかの精神的なストレスがあった後に脱毛がはじまる患者様もいらっしゃいます。しかし、多くの方ではストレスと直接的な関係なく症状がはじまっています。精神的なストレスは原因というよりも、むしろ「きっかけ」つまり誘因のひとつとなりうるものであろうと考えられています。円形脱毛症の頻度は人種や社会情勢にも影響されません。また、患者様の1/4は15歳以下で発症し、ストレスがあまりないはずの乳児、幼児にも重症の方がおられます。このことからも、世間で広く言われているような、「ストレスから円形脱毛症」というストーリーほど単純な話ではないことがわかります。多くの患者様の遺伝的な背景を調べたところ、円形脱毛症になりやすい素因がありそうだということが最近わかってきています。
実際には多くの場合、円形脱毛症を引き起こす「きっかけ」は脱毛症状をみただけではわかりません。それぞれの方のお話をよく聞いて推測することとなります。ウイルス感染症や肉体的疲労、出産など、精神的ストレス以外がきっかけと考えられる方が多くおられます。円形脱毛症=精神的ストレスが原因、という従来の考え方は見直されています。何度も円形脱毛症を繰り返す方は、疑わしい「きっかけ」を少なくすることが再発予防につながる場合もあるでしょう。
水いぼはwater wartとも呼ばれ、イボウイルスとは異なる伝染性軟属腫ウイルス(ポックスウイルスの一種)の感染で発症する病気です。一般に小児にみられ、接触により感染します。
アトピー性皮膚炎患児に多くみられ、プールでの感染が問題となっています。
原因はウイルス感染でポックスウイルス科伝染性軟属腫ウイルスの感染が原因です。毛包から感染し、細胞質内で増殖して細胞質内にmolluscum(モルスクム)小体と呼ばれる封入体を形成します。
粟粒大ないし大豆大までのドーム状腫瘍で表面平滑で蝋様の光沢があり、ピンセットでつまむと乳白色の粥状物質が圧出されます。数個あるいは無数に、散在性ないしは集族性にみられます。
かゆみを生じることがあり、掻くことで内容物が皮膚に付着すると次々とうつっていきます。水いぼは、感染したお子様との直接的な接触だけでなく、タオルや浮輪、ビート板などでも感染します。プールのときにはこれらの共用を避けるとともに、プール後はシャワーできれいに洗いましょう。
自然治癒が期待できる病気ですが、放置すると数ヶ月から1年以上を要する場合が多く、その間に全身に波及したり、他者の感染源となったりする可能性があります。ですから集団生活を送っているお子様は、数の少ないうちに積極的に治療を行うことが大切です。
【治療】
ピンセットで一つ一つ摘み取るのが最も確実な方法です。その他液体窒素療法、硝酸銀塗布などがあります。どうしても取りたくない人は自然消退を待ちます。増やさないようにアトピー性皮膚炎の治療も並行して行うようにしましょう。
Q“とびひ”とは何ですか?
とびひとは民間で言われる俗名で、皮膚科の正式病名は伝染性膿痂疹(でんせんせいのうかしん)と言います。細菌による皮膚の感染症です。ブドウ球菌や溶血性連鎖球菌(溶連菌と略します)などが原因菌です。接触によってうつって、火事の飛び火のようにあっと言う間に広がるから、たとえて“とびひ”と言うのです。あせも・虫刺され・湿疹などをひっかいたり、転んでできた傷に二次感染を起してとびひになります。また、鼻孔の入り口には様々な細菌が常在しているため、幼児・小児で鼻を触るくせがあると、鼻の周囲からとびひが始まったり、その手であせもや虫刺されなどをひっかくことでとびひになってしまいます。
細菌は健康な皮膚には感染しませんが、傷ができたり、アトピー性皮膚炎があったりすると、皮膚の抵抗力が弱くなり感染してしまいます。
黄色ブドウ球菌によるものが主ですが、最近は連鎖球菌によるものも増えてきています。前者は夏に見られ水疱を伴うことが多いことから【水疱型】とよばれ、まれに全身につき火傷のようになることがございます。後者は1年中見られ痂皮(かさぶた)を伴うことが多い為【痂皮型】とも呼ばれます。割合としては、おおよそ前者が90%、後者が10%程度となります。時に腎炎を合併することがあります。
治療は抗生剤を内服し、患部を清潔にして抗生剤入り軟膏を塗布します。適切な治療により、一週間程度で治っていく病気です。生活上では、患部をしっかりシャワーで洗い流すなど清潔を保ち、他の部位に広げたり、他人にうつしてしまったりしないようにしてください。
【経過】
乳幼児の顔面、体、手、足に水疱がつぎつぎに発生し、容易に破れてびらん面となり黄色の痂皮がつきます。
虫刺、かぶれ、アトピー性皮膚炎など小さな傷のある子どもに伝染しやすい傾向があります。
【注意事項および処置】
細菌は爪の下、鼻の中、耳の中にひそんでいます。爪を切ることと外から帰ってきたら石鹸で手を洗うようにしてください。広範囲の時は幼稚園、保育園は他児への感染の恐れがあるため休ませてください。
治療は抗生剤を内服し、患部を清潔にして抗生剤入り軟膏を塗布します。
適切な治療により、一週間程度で治っていく病気です。生活上では、患部をしっかりシャワーで洗い流すなど清潔を保ち、他の部位に広げたり、他人にうつしてしまったりしないようにしてください。
Q洗ってもいいのですか?せっけんを使ってもいいですか?
病変部は洗ってかまいません。せっけんももちろん使ってかまいません。せっけんを泡立てて、そっと洗います。入浴をさせることは、病変部を清潔にするには必要ですが、湯ぶねに入らず、シャワーがよいでしょう。
Qプールへ行ったり、水泳をしてもよいですか?
自分の病変を悪化させたり、他人にうつす恐れがありますので、プールや水泳は完全に治るまでは禁止です。
かきむしったところの滲出液、水疱内容などで次々にうつります。プールの水ではうつりませんが、触れることで症状を悪化させたり、ほかの人にうつす恐れがありますので、プールや水泳は治るまで禁止してください。
Q幼稚園・保育園、学校は行ってもいいですか?
伝染性膿痂疹は学校保健安全法という法律の中で「学校感染症、第三種(その他の感染症)」として扱われます。ほかの園児・学童にうつす可能性があるため、基本的には、医師にみてもらって、治療して、病変部をガーゼや包帯できちんと覆って露出していなければ、登校・登園許可を得られます。
病変が広範囲の場合や全身症状のある場合は学校を休んでの治療を必要とすることがありますが、病変部を外用処置して、きちんと覆ってあれば、学校を休む必要はありません。
Qとびひの予防はどうしたらよいですか?
特に夏は入浴し、皮膚を清潔にしましょう。とびひを発症させてしまった場合も、発熱などの全身症状がない限り、入浴させ、泡だてたせっけんで病変部をそっと丁寧に洗い流します。ただし、兄弟姉妹がいる場合は、ほかの子ども達のあとで入浴させるほうがよいでしょう。入浴後は、滲出液などが周囲に接触しないように、患部に軟膏の外用、ガーゼなどの保護処置が必要です。
鼻の下から発症する膿痂疹をしばしば見ますが、鼻前庭(鼻孔からはいってすぐのところ)はブドウ球菌などの細菌の温床で、常在菌としてもブドウ球菌が証明されることもあります。小児には鼻孔に指を突っ込まないように指導します。
手洗いの励行、爪を短く切り、かきむしって皮膚に傷つけたりしないようにさせることが大切です。
乳児湿疹は生後2週~2ヶ月ころによく見られる湿疹で、顔、首、頭など皮脂の分泌が多い部位に現れやすい病気です。にきびのような湿疹やカサカサした赤みのある湿疹、黄色いかさぶたやフケなど、様々なタイプがみられます。乳児湿疹の原因は諸説ありますが、皮脂の分泌が関与していると考えられています。乳児は毛穴が小さく皮脂が詰まって炎症を起こしやすいことも原因の一つとして挙げられます。
新生児期から乳児期初期には、生理的に脂腺機能が亢進し、脂漏性鱗屑(かわいたような、ふけのような)を付着した紅斑が、頭部、顔面、前頸部、腋窩、おむつ部位に現れ、あまり痒くありません。アトピー性皮膚炎に移行する例もあり鑑別がむずかしいこともあります。
【生活】
顔、体は毎日入浴して石鹸で病変部の皮脂を除去し、頭は毎日洗髪してよいが、刺激のないシャンプー、リンスでよく「すすぐ」ようにします。入浴後、ひどい時にはステロイドの入った外用剤を外用し、改善したら非ステロイド系消炎外用剤にかえていくようにしてください。
角質層の水分保持能力が低下すると皮膚は乾燥します。高齢の方に多く、また空気から乾燥する秋から冬にかけて多くみられます。
入浴の際、石鹸で垢すりをしない、イオウの入った入浴剤を入れない。入浴後保湿剤などによるスキンケアを心がけることが大切です。
小学校低学年までのお子様に多くみられ、シラミが頭髪に棲みつくことで発症します。シラミは頭皮から吸血し、吸血された部分がかゆくなります。そのため頭を掻いて湿疹が生じたり、髪の毛にフケのようなもの(シラミの虫卵)が増えたりします。
シラミの成虫は動きが早く見つけにくいため、髪に付着している虫卵を探しましょう。虫卵は指で摘まんでも毛髪にくっついて取りにくく、楕円形、乳白色、光沢がある、といった特徴があります。このような物体を見つけたらシラミを疑ってください。治療ではシラミ駆除薬のシャンプーを使用します。髪を櫛でとかすことも有効です。
シラミは頭と頭の接触や寝具、帽子、タオル、ブラシなどでうつる場合が多く注意が必要です。これらの物は、専用のものを使用し、共用を避けるようにしましょう。
1、接触により感染します。
2、感染から発症まで約4ヶ月位です。
3、人にだけ寄生し主に頭髪に寄生します。(眉毛、睫毛、体毛にも)
4、幼少児に多く見られます。
5、体長0.18~1.2mmカニに似ていて、肉眼で確認できます。虫体は毛を両側の爪でつかみ皮膚に頭部をつけ、ほとんど動かず、一見かさぶたのようにみえます。
6、卵は長楕円形で毛髪に膠着していて、白色を帯びた微小な卵が頭髪にセメント様物質で固定されています。産卵数は1日に1~4個、卵から成虫になるまで13日~16日かかります。
7、痒みがあり、掻爬のため湿疹化したり二次感染を引き起こします。
【治療】
・剃毛すればいいのですが、剃毛が嫌ならシラミ駆除剤(スミスリンパウダー、シャンプー)を使用します。
・卵は取り、成虫はくしでおとして殺します。
Q「蕁麻疹(じんましん)」とはどんな病気ですか?
蕁麻疹は、5人に1人は一生のうちに少なくとも1回は経験するといわれている日常よく起こる病気の一つです。
かゆみを伴い皮膚の一部が突然くっきりと赤く盛り上がり(膨疹)、数時間以内に消失しますが地図状に広がったり、新たに他の部位に出現したりします。時にはまぶたやくちびるがはれたり、まれに呼吸困難が起こることもあります。たいていかゆみを伴いますが、チクチクとした感じや焼けるような感じになることもあります。
このような症状が短期間で治る場合は急性蕁麻疹、1ヶ月以上にわたって続く場合を慢性蕁麻疹と呼んでいます。後者の場合は数ヶ月から数年に及ぶことがあります。
じんましんの治療は、まず原因や悪化因子を探して、それらを取り除く、または避けるようにすることです。
アレルギーが原因であれば、原因アレルゲンや刺激を回避し、仕事や勉強などのストレスや不規則な生活を避けることも重要です。薬物治療は、抗ヒスタミン薬や抗アレルギー薬などの飲み薬や塗り薬が中心となります。
Q蕁麻疹が起こる仕組みを教えてください。
蕁麻疹の本質は、皮膚の中の小さな血管が一時的に膨らみ(このため皮膚の表面は赤く見えます)、血液の中の血漿と呼ばれる成分(血液から白血球、赤血球などの細胞成分を除いた液体)が周囲に滲み出た状態(このために皮膚の一部が盛りあがります)にあります。皮膚の血管の周りには、肥満細胞(マスト細胞)と呼ばれる、顆粒がいっぱいに詰まった細胞がちらばっていて、この細胞が何らかの理由で顆粒を放出すると、血管がその成分に反応して蕁麻疹を生じます。顆粒の中に含まれる主たる作用物質はヒスタミンと呼ばれるもので、皮膚の血管に働くと血管を拡張し、血漿成分を血管の外に漏れ出やすくします。またヒスタミンは痒み神経を刺激し、そのため蕁麻疹では痒みを伴います。
この肥満細胞に対する刺激には、
1)アレルギー性のもの
2)非アレルギー性のもの
の2つがあります。
【蕁麻疹の種類と特徴】
・食事性蕁麻疹
食物の摂取によって起こる蕁麻疹です。(仮性アレルゲンを含む)食品に含まれる防腐剤(サリチル酸など)、着色料(タートラジン)が蕁麻疹の原因となることがあります。
・薬剤性蕁麻疹
薬剤を注射、内服した時に起こる蕁麻疹です。
ほとんどすべての薬剤が原因となりますが、中でも最も多いのがペニシリンなどの抗生剤です。
・環境因子による蕁麻疹
家のカビ、ほこり、動物のフケ、花粉、タバコの煙などが原因となり生じる蕁麻疹です。
・人工蕁麻疹
皮膚に圧力を加えてこすることによって生じる蕁麻疹です。皮膚に機械的刺激が加わるベルト、下着のゴムの下などに生じます。
・温熱蕁麻疹
温風、温熱、温水などによって体温が上昇した時に生じる蕁麻疹です。
・寒冷蕁麻疹
寒風にあたったり、プールで泳いだり、冷水を飲んだりした時におこる蕁麻疹です。時にくしゃみ、流涙、嘔吐を伴い、まれに頭痛、失神状態に陥ることもあります。
・水性蕁麻疹
水泳、シャワー、入浴、発汗など種々の温度の水との接触により生じる蕁麻疹です。
・日光蕁麻疹
日光照射部に一致して生じる蕁麻疹です。一般に皮疹は、日光照射中におこりますが、照射中止後に生じることもあります。
・コリン性蕁麻疹
激しい運動、入浴などの発汗時や精神的興奮が高まった時に生じやすい蕁麻疹です。
・病巣感染性蕁麻疹
上気道感染、中耳炎、副鼻腔炎、扁桃炎、虫歯、肝炎など種々の感染に伴う蕁麻疹です。
・心因性蕁麻疹
多忙な仕事、対人関係上のストレス、性格的なものにより過敏な状態となり刺激に対する反応性が高まって蕁麻疹が生じやすくなります。
・血管浮腫
顔面(まぶた、くちびる)に好発する一過性の限局性浮腫。
普通の蕁麻疹より皮膚の深い所まで生じる変化です。
・接触蕁麻疹
原因となる物質に触れて生じる蕁麻疹です。植物(イラクサなど)、ハチ、アリ、クラゲなどの接触によるものがあります。
【検査】
アンケートによりどのような原因で蕁麻疹が起きているかを推測します。それに基づいて疑わしいものについてさらに詳しくチェックします。
1、血液検査
a)一般検査:肝機能検査、病巣感染、その他
b)血清総1gE定量(各種の抗体の総和量に相当)、特異的1gE(ある特定の物質に対する抗体)
2、スクラッチテスト 皮内テスト
3、皮膚描記
4、寒冷刺激
5、温熱刺激
6、その他
食物、薬物などの経口試験、除去テストなど
※当院では血液検査のみ施行中です。
Q食物が原因ではないのでしょうか?
食物が原因となることはあります。代表的なものにサバやアジといった青魚、豚肉を初めとする肉類、タケノコなどがあります。またエビやカニなどの甲殻類や、果物が原因になることもあります。食物が原因となる蕁麻疹も、大きくアレルギー性のものと非アレルギー性のものがあり、エビ、カニ、ソバ、果物といった食物による場合はアレルギー性のものが多いようです。これらの食品に含まれるアレルゲンがIgEを介して皮膚マスト細胞を活性化することにより起こります。特定の食品を食べると必ず蕁麻疹が現れるのはアレルギー性蕁麻疹の特徴の一つです。
一方、青魚、肉類、タケノコ、ほうれん草などの肉類、野菜類などで起こる蕁麻疹は、中にはアレルギー性のものもありますが、しばしば食品中に含まれるヒスタミン様物質が直接血管に働いたり、あるいは抗原以外にヒスタミンを遊離させやすい成分が含まれていることによって起こります。このタイプの蕁麻疹は、同じ食品を摂取しても材料により、あるいはその日の体調などにより症状が出たり出なかったりする傾向があります。アレルギー性の蕁麻疹の場合は、疑わしい食品や、その食品のエキスなどを用いた皮膚検査、または血液検査により比較的簡単に原因を突き止めることができます。
一方、非アレルギー性の仕組みで起こる蕁麻疹の場合はその食品の食べ方や量、消化管からの吸収のされ方などに大きく影響を受けることが多いため、皮膚や血液を用いた検査では原因を明らかにすることができません。
いずれにせよ、食物による蕁麻疹は特定の食物を食べた時にのみ症状が出現することが多いので、多くの場合は原因食物を予想することができます。何週間も続けて毎日のように繰り返して出没する蕁麻疹の場合には、食物が原因となっていることはほとんどありません。
Q時々眼や唇が腫れるのも蕁麻疹ですか?
蕁麻疹の特殊型の一つに、時々目や唇などが腫れる「血管性浮腫」と呼ばれるものがあります。通常の蕁麻疹は、皮膚のごく表層の血管が反応して症状が現れますが、血管性浮腫は皮膚の深いところの血管が反応します。そのため通常の蕁麻疹のような境界のはっきりした膨疹ではなく、赤みもあまりはっきりしない皮膚の腫れとして現れてきます。この変化は特に眼、まぶたを初めとする顔面に現れやすい傾向がありますが、手や腕、足などに起こることもあります。また通常の蕁麻疹と異なり、痒みがなく、一度現れると消えるまでに2~3日かかることがあります。
Q蕁麻疹の治療法は?
蕁麻疹の治療の第1は、できるだけ原因・悪化因子を探し、それらを取り除く、または避けるようにすることです。第2は薬による治療です。
蕁麻疹には様々な種類がありますが、そのほとんどの場合は結局マスト細胞から遊離されたヒスタミンが血管および神経に働くことで症状が現れます。そこでこのヒスタミンの作用を抑えるために、抗ヒスタミン薬または抗ヒスタミン作用のある抗アレルギー薬が用いられます。
これらの薬は蕁麻疹の種類によらず効果が期待できます。ただし明らかな効果が期待できるのは内服薬、または注射薬として用いられた場合です。外用薬は多少痒みを軽減する程度であまり大きな効果は期待できません。内服薬、注射薬の副作用としては、人により眠気を生じやすいこと、前立腺肥大や緑内障がある人はそれらの症状がひどくなること、などがあります。
しかし最近開発された薬は、これらの副作用がないか、あっても非常に少なくなっています。なお長期連用による影響は知られていません。
この他、漢方薬や免疫変調薬などを含む種類の薬が、症状に応じて補助的に用いられることもあります。生活上の注意点としては、蕁麻疹の増悪因子となりやすい疲労やストレスをできるだけ溜めないようにする、魚介類や肉類はできるだけ新鮮なものをとるようにする、防腐剤や色素を含む食品を控えめにする、などがあります。
検査により原因がはっきりわかった場合には、その原因を避けるようにします。しかし、慢性蕁麻疹の場合原因がつかめないことが多い為、発疹が続いている間は、抗ヒスタミン剤や抗アレルギー剤で発疹をおさえることになります。これらの薬剤は症状の程度により加減して使います。
薬剤の内服で不十分な場合、非特異的減感作といわれるヒスタミン加ヒト免疫グロブリンを用いた皮下注射を併用していくこともあります。
尚、緑内障、前立腺肥大症の方は、場合によっては抗ヒスタミン剤の内服が出来ないことがありますので、治療前に医師にお知らせください。
【生活上の注意】
1、肉体的、精神的過労が発疹の誘因となることもあるので、十分な睡眠をとり精神的ストレスは避けるように心がけましょう。
2、アルコールや、強い香辛料は、末梢血管を拡張して、かゆみを増強させる働きがあるため、避ける方が良いでしょう。
3、食生活では、防腐剤、保存料、着色料を含んだ加工食品を避けて、新鮮な材料を選び充分に加熱調理してから食べるようにしましょう。
4、入浴は熱すぎるお湯、長湯は避けましょう。
5、内服薬を医師の指示に従い正しく服用することが大切です。内服当日あるいは薬剤変更時には、眠気、倦怠感などの副作用の出現に注意してください。(車の運転、高所での作業は避ける)
副作用を生じた場合は医師に相談してください。
表1 蕁麻疹の主たる病型
秀 道広 ほか:日皮会誌 128(12):2503-2624(2018)c日本皮膚科学会より引用
III. 血管性浮腫 angioedema
※ 国際ガイドラインでは、6週間以上続く蕁麻疹は刺激誘発型の募麻疹を含めて chronic urticariaに分類される。